原发性闭角型青光眼(PACG)是由原发性房角关闭所导致的急性或慢性眼压升高,造成视盘改变和视野损伤的一组疾病。
该病急性发作时,患者最突出的感受常常是剧烈的头痛和恶心呕吐,而眼部胀痛和视力下降有时则会被这些全身症状所掩盖。患者往往首先想到的是就诊神经内科、消化内科或急诊内科。如果接诊医生缺乏眼科知识,或患者未主动提及视力问题,极易被当作“偏头痛”、“胃肠型感冒”或“脑血管痉挛”等处理,错失早期宝贵的黄金抢救时间。眼压持续升高,视神经出现不可逆损伤,造成视力永久下降,甚至可能失明。
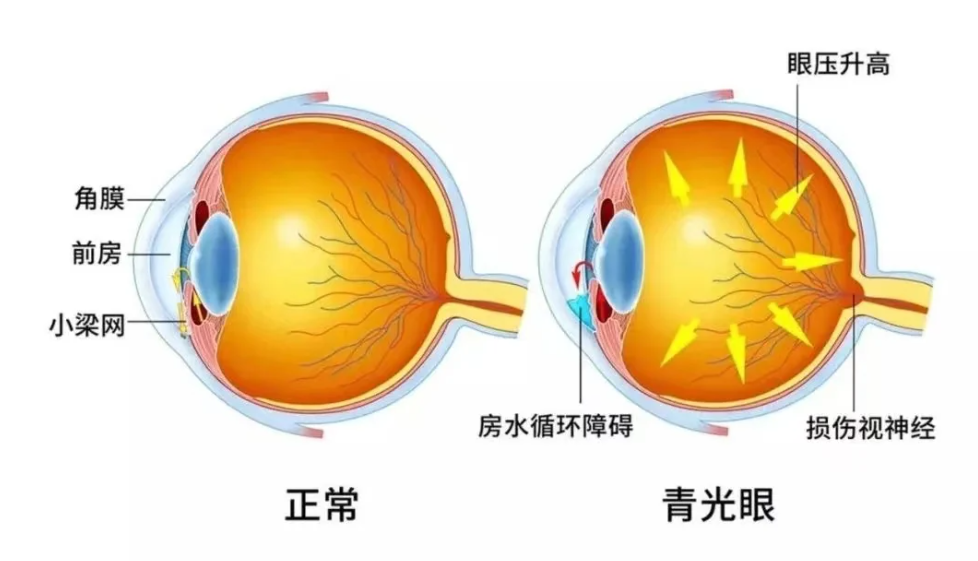
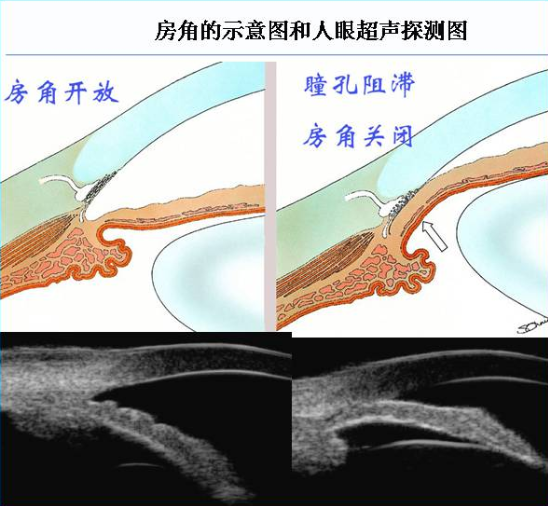
哪些人容易“中招”?
01
|年龄
研究发现,50岁以后闭角型青光眼的患病率开始增加,55岁以后急剧增加,与白内障发病年龄相仿,所以老年人患白内障后,闭角型青光眼的发病率也会增加。
02
|性格
医学上发现A型性格的人容易患病,A型性格的人表现为性格急躁,脾气不容易控制,很多人老年后长期失眠。
03
|性别
女性发病率约为男性的2倍(可能与眼球较小、前房较浅有关)。
04
|种族
亚洲人(尤其东亚、东南亚)是“重灾区”,而黑人和白人很少发生。
05
|解剖结构
天生前房浅、房角狭窄、晶状体较厚或位置靠前(可通过眼科检查提前发现)。
06
|家族史
直系亲属患病风险增加3-5倍。
07
|诱因
长时间暗室(如看电影)、情绪激动、散瞳检查未评估房角等可能诱发急性发作。
PACG有哪些临床表现?
虽然都是房角关闭导致眼压升高,造成眼底和视功能损害,但是有些人发病迅速,症状明显,而有些人则缓慢发病,症状隐匿,所以根据临床发病特点,我们把PACG分为急性和慢性。在我国慢性约占60%,是主要类型,所以也是PACG致盲的一个重要原因。
1、 急性闭角型青光眼
发病迅速,开始眼睛胀痛明显,继而引起眼周疼痛,视物模糊,看灯有光圈,严重者引起半侧头痛,恶心甚至呕吐,如果不能及时控制病情,视功能迅速恶化,几周内可以导致永久失明。根据不同阶段表现,进行了分期:
(1)临床前期:一眼急性发作后,另一未发作眼即为临床前期;
(2)先兆期:一过性或反复多次小发作。虹视,同侧鼻根部酸胀。
(3)急性发作期:剧烈头痛,眼痛,畏光流泪,视力严重减退,可伴有恶心,呕吐等全身症状,眼压明显升高。体征有结膜混合性充血,角膜水肿,角膜后KP,前房极浅,周边前房几乎消失,虹膜缺血性坏死,瞳孔散大。
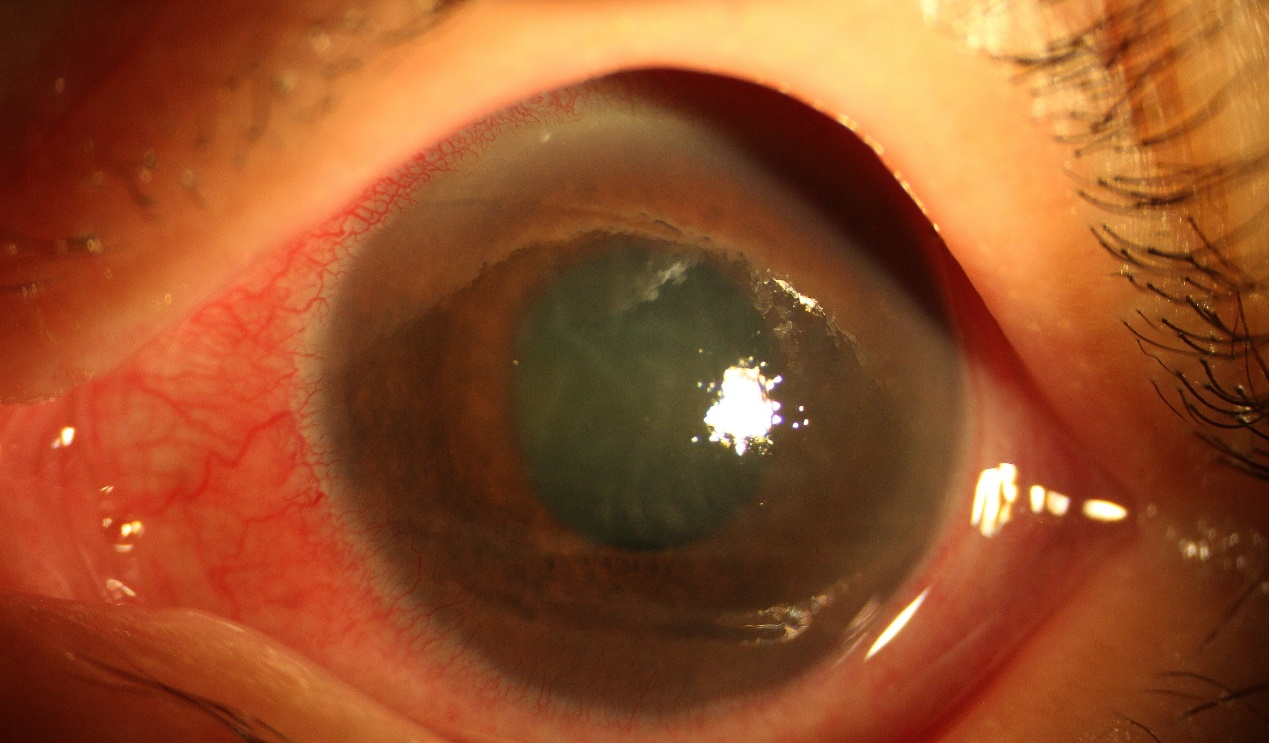
▲PACG急性发作期
(4)间歇期:小发作后自行缓解,房角重新开放或大部开放。
(5)慢性期:急性大发作或反复发作后,房角已有广泛粘连(>180°),小梁功能严重受损。
(6)绝对期:高眼压持续过久,眼组织及视神经受到严重破坏,视力降至光感或无光感。
2、慢性闭角型青光眼
房角缓慢关闭,患者绝大部分早期没有任何症状,偶尔可能有看灯有光圈,视物模糊,等眼底损害严重时,视野范围严重缩小才引起患者不适,晚期才影响视力。因为早期只影响视野,不影响视力,且没有其他不适,所以容易导致患者以为自己患了白内障而延误治疗。
如何治疗PACG?
降眼压
静脉滴注甘露醇、口服乙酰唑胺,联合局部滴眼液(如毛果芸香碱缩瞳)。
激光治疗
病情稳定后24-48小时内行激光周边虹膜切除术(LPI),在虹膜上打“小孔”,重建房水循环通道。
手术治疗
若房角广泛粘连(关闭超过180°),需行小梁切除术或白内障摘除联合房角分离术。
定期随访
即使手术成功,仍需终身监测眼压和视神经损伤。